Periimplantitis ist eine Erkrankung, die mit Entzündung des periimplantären Knochens, des Weichgewebes und progredientem Knochenabbau einhergeht. Je nach Definition erkranken 5-22% der Implantatträger1,2 an Periimplantitis.
Das Therapieziel
Ziel einer erfolgreichen Therapie der Periimplantitis ist 1. die vollständige Entfernung des dysfunktionalen Biofilms, 2. die komplette Regeneration des periimplantären Knochendefektes und 3. die Aufrechterhaltung der Entzündungsfreiheit.
Implantatoberflächen, die nur von Weichgewebe bedeckt und nicht osseointegriert sind, besiedeln sich erneut mit einem dysfunktionalen Biofilm. Das heißt, die Entfernung des Biofilms alleine stellt keine nachhaltige Therapie für eine periimplantäre Entzündung dar3. Daher ist eine vollständige Regeneration des ossären Defektes in Kombination mit einer Reosseointegration der zuvor kontaminierten Implantatoberfläche entscheidend. Kommt es zu keiner, bzw. unvollständiger Regeneration, ist das Rezidivrisiko signifikant erhöht. Für die erfolgreiche Regeneration eines periimplantären Defektes muss das Implantat gereinigt, eine Knochenaugmentation durchgeführt und diese bis zur Ausheilung mit einem Weichgewebslappen abgedeckt werden. Gerade letzteres erfordert große chirurgische Erfahrung und ausgefeilte Techniken.Schlussendlich muss die lokale Behandlung der Periimplantitis in ein Therapiekonzept integriert werden, das dem komplexen, multifaktoriellen Krankheitsbild der Periimplantitis gerecht wird.
Forschung und Weiterentwicklung
Die klinische Forschung, Entwicklung und Optimierung der Operationstechniken erfolgte in unserem Kompetenzzentrum für periimplantäre Erkrankungen und wird durch die bei uns stattfindende klinische Forschung permanent weiterentwickelt.
Das neue elektrolytische Reinigungsverfahren (GalvoSurge®)
Mit keinem der bisher praktizierten ablativen Verfahren zur Dekontamination der Implantatoberfläche gelingt eine vorhersagbare, komplette Biofilmentfernung. Gründe dafür mögen der schwierige Zugang zu den typischen kraterförmigen Knochendefekten und die rauen Implantatoberflächen sein. Besonders an den Gewindeunterseiten der Implantate ist der Zugang eingeschränkt (Abbildung 1). Pulverstrahlverfahren, mit NaCl getränkte Wattepellets, Titanbürsten und Laserbehandlungen scheitern alle an den eingeschränkten Zugangsmöglichkeiten zur Implantatoberfläche. Schleift man die Implantatoberfläche blank und poliert sie, verteilt man Titan- und Schleifmittelpartikel in die umliegenden Gewebe und schwächt das Implantat. Die genannten Probleme führen dazu, dass eine nachhaltige Therapie der Periimplantitis nicht möglich ist und sehr hohe Rezidivraten von bis zu 100% auftreten4.
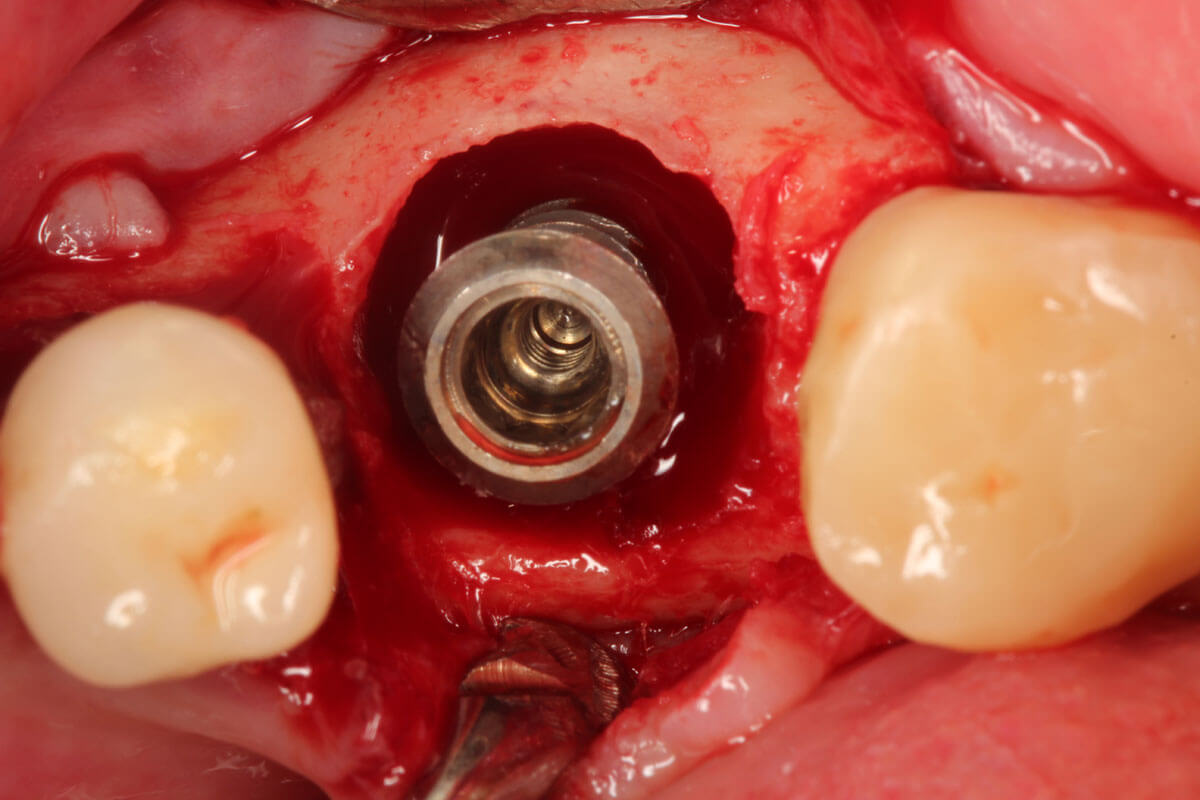
Daher nutzen wir in unserem Kompetenzzentrum, das von PD Dr. Dr. Markus Schlee mitentwickelte elektolytische Reinigungsverfahren. Es entfernt den Biofilm ohne die Implantatoberfläche zu verändern oder zu beschädigen. Das Prinzip beruht auf einer geringgradigen ans Implantat angelegten elektrischen Spannung und dem Besprühen des Implantates mit einer Reinigungsflüssigkeit. Das führt zu einer hydrolytischen Spaltung von Wasser in H+ und OH- Ionen. Die positiv geladenen Wasserstoffionen (H+) penetrieren den Biofilm und nehmen von der negativ geladenen Implantatoberfläche je ein Elektron auf. Es entsteht atomarer Wasserstoff, der sich zu Bläschen aggregiert. Diese Bläschen heben den Biofilm samt Stoffwechselprodukten und Kohlenwasserstoffen von der Implantatoberfläche ab (siehe Video). Die Wirksamkeit dieser Methode wurde in vielen Studien (In-Vitro-, Tier- und klinische Studien) belegt5,6,7. Dieses Verfahren ist, unabhängig von der Implantatinnengeometrie als auch von der Implantatoberfläche, bei allen Titanimplantaten möglich. Um die Implantatoberfläche negativ zu laden, muss die prothetische Versorgung vor dem Verfahren entfernt werden. Die reinigende Wirkung kann sich nur da entfalten, wo die Spüllösung in Kontakt zur Implantatoberfläche kommt. Dazu wird ein Lappen aufgehoben, um das Granulationsgewebe vollständig entfernen zu können. Die Dauer des elektolytischen Reinigungsverfahrens beträgt pro Implantat nur zwei Minuten.
Das Konzept
Der übliche zahnmedizinische Standard vor einer Intervention, den allgemeinen Entzündungsstatus zu minimieren, gilt auch hier. Dementsprechend müssen beherdete Zähne und Parodontopathien vor dem operativen Eingriff erfolgreich behandelt worden sein. Parallel dazu müssen mehrere Schritte der Entscheidungsfindung vollzogen werden. Zum Beispiel ob das Implantat erhalten werden kann, hier ist der limitierende Faktor das regenerative Potential des knöchernen Defektes. Weiterhin muss die Erhaltbarkeit der Suprakonstruktion anhand der von uns formulierten Kriterien geprüft werden, um ein Rezidiv zu vermeiden.
Bezüglich des regenerativen Potentials kommt es, analog zur regenerativen Parodontaltherapie, vor allem auf die Anzahl der Defektwände und den Defektwinkel an. Horizontale Defekte haben die schlechteste, schüsselförmige Defekte die beste Prognose. Die Abschätzung der Defektanatomie braucht viel Erfahrung, da sich die Defekte intraoperativ oft viel schlimmer darstellen als sie röntgenologisch erscheinen. Eine Klassifikation, um die Einschätzung des regenerativen Potentials (RP-Klassifikation) zu erleichtern, wurde von uns in die Literatur eingeführt6. Für die Vorhersagbarkeit des regenerativen Ergebnisses ist nicht nur die Defektanatomie ausschlaggebend, sondern auch die Implantatposition. Steht das Implantat zu weit bukkal oder lingual, ist es zu stark anguliert oder ist ein zu dicker Implantatdurchmesser gewählt worden, ist das Implantat nicht zu reosseointegrieren und somit ist die Explantation der regenerativen Periimplantitistherapie vorzuziehen.
Bei guter Fallselektion und gutem Hart- und Weichgewebsmanagement können durchaus auch Defekte regeneriert werden, die primär eine schlechte Prognose bezüglich der periimplantären Regeneration mitbringen (Abbildung 2).

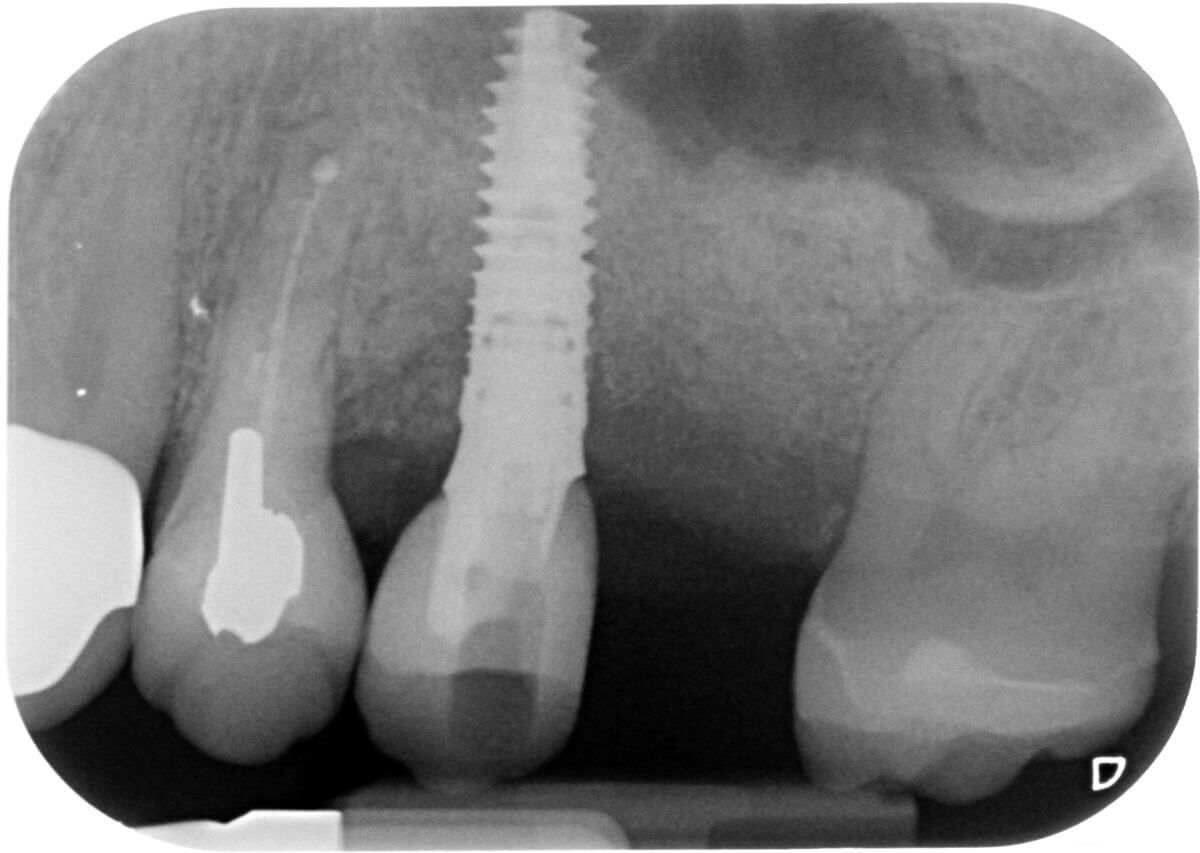
Da das durch die Entzündung vorgeschädigte Gewebe schwer zu beherrschen ist, sollte der Operateur ausreichend Erfahrung im Bereich des Weichgewebsmanagementes mitbringen.
Weitere entscheidende Kriterien für eine nachhaltige periimplantäre Gesundheit ist eine ausreichend breite Zone von befestigter, keratinisierter Gingiva8, sowie eine Einbindung in eine parodontale Erhaltungstherapie entsprechend des patientenindividuellen Risikos.
Hilfe für komplexe Fälle
Haben Sie einen Fall, den Sie uns zur Behandlung überweisen möchten?
Natürlich sind Sie herzlich eingeladen bei den überwiesenen Fällen zu hospitieren.
Fortbildung
Möchten Sie sich strukturiert über unser systematisches Therapiekonzept für periimplantären Erkrankungen weiterbilden?
Literatur:
1Derks J, Tomasi C. Peri-implant health and disease. A systematic review of current epidemiology. J Clin Periodontol 2015; 42 (Suppl. 16): S158–S171. doi: 10.1111/ jcpe.12334.
2Albrektsson T, Buser D, Chen ST, Cochran D, DeBruyn H, Jemt T, Koka S, Nevins M, Sennerby L, Simion M, Taylor TD, Wennerberg A. Statements from the Estepona consensus meeting on peri-implantitis, February 2-4, 2012. Clin Implant Dent Relat Res. 2012 Dec;14(6):781-2
3Fürst MM, Salvi GE, Lang NP, Persson GR. Bacterial colonization immediately after installation on oral titanium implants. Clinical oral implants research 2007;18(4):501–508.
4Esposito M, Grusovin MG, Worthington HV. Treatment of peri-implantitis: what interventions are effective? A Cochrane systematic review. Eur J Oral Implantol. 2012;5 Suppl:S21-41
5Ratka C, Weigl P, Henrich D, Koch F, Schlee M, Zipprich H.The Effect of In Vitro Electrolytic Cleaning on Biofilm-Contaminated Implant Surfaces. J Clin Med. 2019 Sep; 8(9): 1397.
6Schlee M, Rathe F, Brodbeck U, Ratka C, Weigl P, Zipprich H. Treatment of Peri-Implantitis-Electrolytic Cleaning Versus Mechanical and Electrolytic Cleaning-A Randomized Controlled Clinical Trial-Six-Month Results. J Clin Med. 2019 Nov; 8(11): 1909.
7Schlee M, Rathe F, Brodbeck U, Zipprich H. Is Complete Re-Osseointegration of an Infected Dental Implant Possible? Histologic Results of a Dog Study: A Short Communication. J Clin Med. 2020 Jan; 9(1): 235.
8S3 Leitlinie